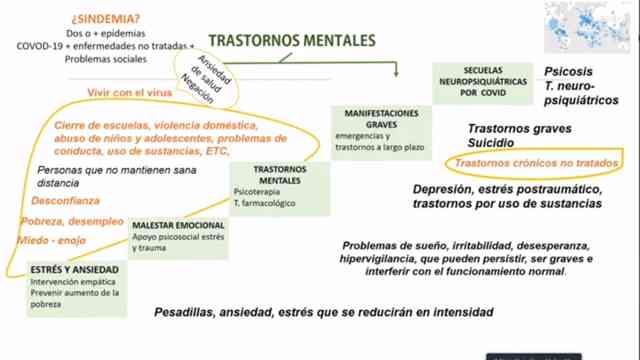
Estamos atravesando por una sindemia, es decir dos o más epidemias que tienen que ver con el Covid-19, junto con comorbilidades o enfermedades no tratadas y los problemas sociales, que han generado que incrementen los casos de personas con trastornos mentales, expresó la doctora María Elena Medina-Mora de la Academia Nacional de Medicina de México.
Dijo que según una encuesta realizada por estudiantes de la Universidad Iberoamericana, en México el 32.42% de la población reporta síntomas de ansiedad y el 27.26% manifiesta depresión. Si se comparan con estudios previos antes del COVID-19, el aumento ha sido muy significativo, destacó.
La licenciada y maestra en psicología por la Universidad Iberoamericana y doctora en Psicología Social por la UNAM, expresó que el proceso que la ciudadanía ha tenido que atravesar debido a la pandemia por Covid-19 ha sido un proceso muy largo “y parte del gran impacto que tiene en la salud mental es que afectó a la población antes de que llegara el virus, porque estábamos siendo afectados por lo que estaba pasando en otros países”.
Señaló que ahora que aún no hay solución a la pandemia se está previendo que el próximo año será un año en el que estaremos viviendo situaciones similares o con rebrotes, “de tal manera que no se ve claramente un fin y eso impacta a las personas con su bienestar mental”.
Dijo que las personas han empezado a presentar trastornos mentales en diferentes niveles, “empezamos con estrés y ansiedad manifestados a través de pesadillas, ansiedades, estrés que se reducirá en intensidad pero que se convierten en ansiedad”, sin embargo expresó que hay intervenciones médicas adecuadas para esta etapa.
Además, señaló que se han empezado a manifestar otros trastornos en formas de malestar emocional, el cual requiere de un apoyo psicosocial debido a que están presentes el estrés y trauma, “también se manifiestan problemas de sueño, irritabilidad, desesperanza, hipervigilancia, que pueden persistir, ser graves e interferir con el funcionamiento normal”.
La doctora Medina-Mora comentó que otra etapa de los trastornos mentales es cuando se requiere de una psicoterapia y tratamiento farmacológico para tratar la depresión, estrés postraumático y trastornos debido al uso de sustancias, pero que si no tienen un tratamiento adecuado se convierten en trastornos graves que pueden derivar en suicidios por trastornos crónicos no tratados al que se agregan las secuelas neuropsiquiátricas que se ven en las personas que han sobrevivido al Covid y que tienen alteraciones graves.
“Junto con todo esto tenemos la parte de los determinantes sociales que tienen que ver con la pobreza, el desempleo, con la pérdida de las fuentes que permitían a las familias generar recursos para vivir, la desconfianza que lleva a que las personas no se cuiden y cuiden a otros, además de las condiciones difíciles que tiene una gran cantidad de la población para cumplir con las recomendaciones de salud”, señaló.
Dijo que es este momento cuando probablemente se tendría que estar trabajando sobre la resiliencia en las comunidades, “sobre cómo aprovechar otros potenciales o como entregarles los medios para que puedan quedarse en casa, para que tengan agua, para poder cumplir con lo que se les pide, mas todo el cierre de las escuelas y la violencia que es lo que nos llevará a vivir con el virus”.
Señaló que actualmente nos enfrentamos a grandes retos de ansiedad de salud lo cual hace que las personas no quieran salir o que entren en una negación que deriva a que las personas salgan y se expongan.
Sin embargo, añadió que el panorama para la salud mental de las personas es complejo debido a que tradicionalmente la manera de enfrentar los problemas no es suficiente ya que aunque las intervenciones psiquiátricas funcionan, no se encuentran al alcance de la población de tal manera que es un gran reto llevarles está prevención y tratamientos.
Además dijo que es importante tratar a la par los determinantes sociales ya que el tratamiento médico no va a ser suficiente, “por lo cual se deben tratar ambas cosas en un concepto más global”.
“Se incrementó el número de servicios más la participación de una gran cantidad de organizaciones que han dado tiempo sin costo, para atender a la población, hace una intervención en un tamizaje y a partir de ahí se canaliza a tratamiento”.
Dijo que este sistema crece todos los días y había 104 mil 875 personas que se habían tamizado y el seguimiento para la atención era pequeño, “es decir que uno de nuestros grandes retos es entender qué es lo que necesitan y qué tratamiento tenemos que ofrecer, pero el gran estigma, el miedo a salir, aunque las intervenciones son en línea, el no acceso probablemente a las condiciones ha hecho que muy poca gente llegue a tratamiento”.
Mencionó que la principal razón es por la violencia que puede ser recibida como víctima o como perpetrador y que está muy asociado con el deseo de muerte que se empieza a manifestar de manera más alta que cuando no hay esta experiencia y entonces el suicidio y la réplica de la violencia empieza a ser un factor importante que se suma a la gran violencia que ya existía antes y como esta parte de la violencia sexual tiene un lugar preponderante.
Además, mencionó que con una muestra de mil 723 jóvenes que estuvieron en tratamiento en línea durante los meses de marzo, a finales de julio mostró que los estudiantes universitarios durante el confinamiento han vivido situaciones de violencia asociado con la reducción de ingresos y el consumo de alcohol.
Dijo que estos determinantes sociales se vuelven complejos y se combinan haciendo mucho más grande el intento suicida que se asocia con reducción de ingresos y con la violencia, así como factores que llevan a síntomas de estrés postraumático, depresión e intento de suicidio.
Expresó que es necesario recomponer nuestro sistema de salud, ya que se trataba de un sistema de salud basado en la medicina de especialidad y no en la medicina preventiva, “el Covid es mucho más retador, porque la mitad de los que enferman no tienen síntomas, entonces sí es mucho más fuerte pero está cayendo en el tercer nivel especializado más que en el primer nivel; eso sí es muy caro y a esto se suma a todas las brechas que teníamos y que además vamos a tener consecuencias a muy largo plazo”.
“Necesitamos hacer un cambio de tareas, incorporar a todos los grupos de la población que puedan ayudar para llevar a la gente a tratamientos y realizar un trabajo colaborativo y escalonado de tal manera que las personas que requieren servicios especializados también los tengan”, concluyó.
Trabajo realizado con el apoyo de: Journalism Emergency Relief Fundhttps://newsinitiative.withgoogle.com/journalism-emergency-relief-fund

